Οι σύγχρονες επεμβάσεις για την αποκατάσταση της όρασης είναι διαδικασίες υψηλής τεχνολογίας και ασφαλείς που μπορούν να εξαλείψουν σχεδόν κάθε οφθαλμολογικό πρόβλημα. Χρησιμοποιούνται με επιτυχία εδώ και αρκετές δεκαετίες, επομένως οι μέθοδοι συνεχώς αναπτύσσονται, επεκτείνονται και γίνονται πιο αποτελεσματικές. Η βελτίωση των οπτικών λειτουργιών επιτυγχάνεται με τη χρήση διόρθωσης υλικού του σχήματος του κερατοειδούς, του φακού, του αμφιβληστροειδούς και άλλων στοιχείων του οπτικού συστήματος του ματιού. Η σωστά επιλεγμένη τεχνολογία επιτρέπει όχι μόνο την πλήρη αποκατάσταση της όρασης, αλλά και τη μείωση του κινδύνου επιπλοκών. Από το άρθρο θα μάθετε ποιες οφθαλμολογικές επεμβάσεις υπάρχουν, ενδείξεις χρήσης και πιθανούς κινδύνους.
Είδος
Χάρη στην ανάπτυξη μεθόδων ιατρικής υλικού, οι επεμβάσεις για την αποκατάσταση της όρασης σήμερα είναι αξιόπιστες και ελάχιστα επεμβατικές διαδικασίες. Η διάρκειά τους δεν ξεπερνά τις αρκετές ώρες, και στο μέλλον δεν χρειάζονται πολύπλοκα μέτρα αποκατάστασης. Η επιλογή της χειρουργικής μεθόδου θεραπείας επιλέγεται ανάλογα με τη νόσο, την ηλικία και τη γενική κατάσταση του οπτικού συστήματος του ασθενούς.
Διόρθωση με λέιζερ
Ο πιο δημοφιλής τύπος χειρουργικής επέμβασης για τη διόρθωση της οπτικής οξύτητας. Σήμερα πρόκειται για εξελιγμένες μεθόδους υψηλής τεχνολογίας που είναι ιδιαίτερα αποτελεσματικές και έχουν ελάχιστο κίνδυνο επιπλοκών. Σας επιτρέπει να αντιμετωπίσετε τη μυωπία, την υπερμετρωπία και τον αστιγματισμό. Μετά τη διαδικασία, η οπτική οξύτητα διατηρείται για μεγάλο χρονικό διάστημα και εάν ακολουθήσετε όλες τις οδηγίες του οφθαλμίατρου, μπορείτε να αποφύγετε εντελώς την επαναλαμβανόμενη παρέμβαση. Υπάρχουν διάφοροι τύποι διόρθωσης λέιζερ:
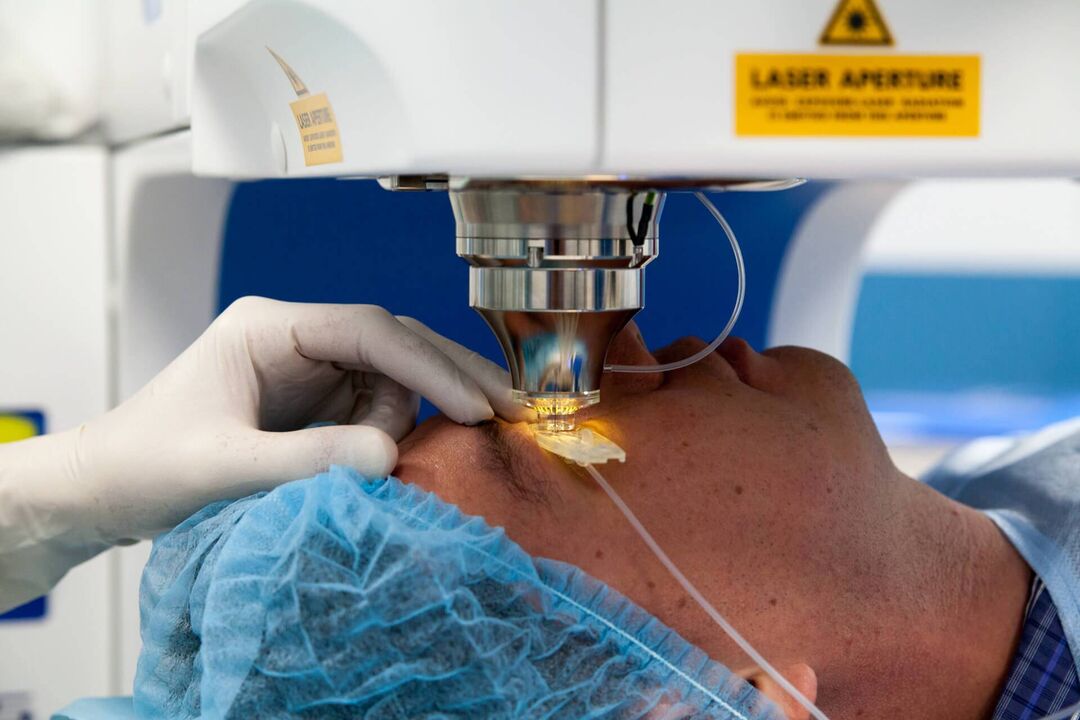
- LASIK. Βασικός τύπος χειρουργικής επέμβασης για την αποκατάσταση της οπτικής οξύτητας. Αρχικά, το επιφανειακό στρώμα του κερατοειδούς διαχωρίζεται με ένα μικροκεράτιο και στη συνέχεια αλλάζει το σχήμα του με χρήση ακτίνας λέιζερ. Το κύριο μειονέκτημα αυτού του τύπου διόρθωσης είναι η αδυναμία να ληφθούν υπόψη τα μεμονωμένα χαρακτηριστικά της ανατομίας των ματιών του ασθενούς.
- Super LASIK. Μια βελτιωμένη έκδοση της παραδοσιακής τεχνικής LASIK. Σας επιτρέπει να επιτύχετε ένα καλύτερο αποτέλεσμα, καθώς λαμβάνει υπόψη τη δομή του οπτικού συστήματος του ασθενούς. Χρησιμοποιείται στις περισσότερες σύγχρονες κλινικές στον κόσμο.
- Femto LASIK. Παρόμοιος τύπος επέμβασης, η μόνη διαφορά είναι ότι ο κερατοειδής κόβεται όχι με μικροκεράτιο, αλλά με ειδικό femto laser. Υπάρχει επίσης μια βελτιωμένη έκδοση, στην οποία η πορεία της επέμβασης εξαρτάται από τα μεμονωμένα χαρακτηριστικά του ασθενούς - Super Femto LASIK.
- Επι-ΛΑΣΙΚ. Ο μηχανισμός της διαδικασίας είναι πανομοιότυπος με την παραδοσιακή μέθοδο LASIK, αλλά αυτή η επέμβαση συνταγογραφείται μόνο σε ασθενείς με λεπτή κερατοειδή (επίκτητη ή συγγενή).
- PRK (FRK). Η φωτοδιαθλαστική κερατεκτομή γίνεται από το 1985. Σήμερα χρησιμοποιείται όταν υπάρχουν αντενδείξεις σε συμβατικές μεθόδους διόρθωσης, για παράδειγμα, με λεπτό κερατοειδή ή σοβαρές οφθαλμολογικές παθήσεις. Η διαδικασία επούλωσης είναι πάντα επώδυνη και η περίοδος ανάρρωσης διαρκεί περισσότερο από ό,τι με άλλες μεθόδους.
Οι επεμβάσεις διόρθωσης της όρασης δεν διαρκούν περισσότερο από 15 λεπτά. Μετά τη διαδικασία, είναι απαραίτητο να φοράτε προστατευτικό επίδεσμο για αρκετές ώρες, καθώς και να ενσταλάξετε σταγόνες για 1-2 μήνες. Ο κίνδυνος επιπλοκών είναι ελάχιστος. η επανάληψη της θεραπείας είναι απαραίτητη εάν υπάρχει σημαντική μείωση της όρασης.
Υαλοειδεκτομή
Πρόκειται για μια διαδικασία για την πλήρη ή μερική αφαίρεση του υαλοειδούς υγρού του βολβού του ματιού. Γίνεται υπό γενική ή τοπική αναισθησία. ελλείψει επιπλοκών, υποχωρεί σε 2-3 ώρες. Πρώτον, γίνονται μικρές παρακεντήσεις στην κόγχη του ματιού, μέσω των οποίων πραγματοποιούνται οι επόμενοι χειρισμοί. Κατά κανόνα, αυτό περιλαμβάνει καυτηριασμό με λέιζερ των προσβεβλημένων περιοχών του αμφιβληστροειδούς, συμπίεση των αποκολλήσεων ή αποκατάσταση της ακεραιότητας των ιστών. Η διαδικασία προδιαγράφεται για τα ακόλουθα προβλήματα:
- αποκατάσταση των οπτικών λειτουργιών μετά από αιμορραγία στους ιστούς του ματιού.
- πρόληψη της αποκόλλησης αμφιβληστροειδούς που σχετίζεται με την ηλικία.
- Θεραπεία σοβαρής οφθαλμικής αμφιβληστροειδοπάθειας που προκαλεί τραχιές ουλές ή νεοαγγείωση (ανάπτυξη αιμοφόρων αγγείων).
Ως υποκατάστατα υαλοειδούς χρησιμοποιούνται τεχνητά πολυμερή, φυσαλίδες αερίου, λάδι σιλικόνης ή ισορροπημένο διάλυμα άλατος. Ο τελευταίος τύπος χρησιμοποιείται πιο συχνά, καθώς δεν απαιτείται περαιτέρω χειρουργική επέμβαση - το αλατούχο διάλυμα αντικαθίσταται στη συνέχεια από ενδοφθάλμιο υγρό.
Μετά το χειρουργείο, είναι πιθανές παρενέργειες με τη μορφή οιδήματος του κερατοειδούς, αυξημένης ενδοφθάλμιας πίεσης ή ακόμη περαιτέρω μειωμένης όρασης. Η ανάρρωση και η πρόγνωση εξαρτώνται από την έκταση της βλάβης, καθώς και από τον τύπο της πρόθεσης που χρησιμοποιείται για την αντικατάσταση του υαλοειδούς. Εάν υπάρχουν μη αναστρέψιμες αλλαγές στο οπτικό νεύρο, τότε η διόρθωση της όρασης είναι σχεδόν αδύνατο να επιτευχθεί.
Σκληροπλαστική
Μια κοινή οφθαλμολογική επέμβαση που στοχεύει στην ενίσχυση της εξωτερικής στιβάδας του ματιού (σκληρός χιτώνας). Συνταγογραφείται όχι για τη διόρθωση των οπτικών λειτουργιών, αλλά για τη σταθεροποίηση του βαθμού μυωπίας σε ασθενή σε κίνδυνο. Συνιστάται σε εφήβους που υποφέρουν από αυτό το πρόβλημα, αφού σε αυτή την ηλικία αλλάζει ενεργά το σχήμα του ματιού.
Κατά τη διάρκεια της επέμβασης, ο απαιτούμενος αριθμός πτερυγίων υλικού εισάγεται πίσω από το πίσω τοίχωμα του βολβού του ματιού για την ενίσχυση του σκληρού χιτώνα. Συνήθως χρησιμοποιούνται πολυμερή ή βιολογικά συστατικά. Μετά από αυτό, εμφανίζεται προσκόλληση στο εξωτερικό κέλυφος του ματιού και μετά από μερικούς μήνες, τα αιμοφόρα αγγεία που είναι απαραίτητα για τη διατήρηση των οπτικών λειτουργιών αναπτύσσονται στο πτερύγιο. Υπάρχει επίσης μια απλοποιημένη εκδοχή της σκληροπλαστικής. Περιλαμβάνει την εισαγωγή μιας τεχνητής ή βιολογικής ουσίας πίσω από τον βολβό του ματιού. Ο μηχανισμός δράσης αυτής της τεχνολογίας είναι πανομοιότυπος - αποτρέποντας την ανάπτυξη του βολβού του ματιού.
Πρόκειται για μια καλά μελετημένη λειτουργία που παρέμεινε ουσιαστικά αμετάβλητη με τα χρόνια. Πραγματοποιείται στις περισσότερες κλινικές. Πρακτικά δεν έχουν εντοπιστεί παρενέργειες, με εξαίρεση μια πιθανή αλλεργία στο φάρμακο. Συνήθως απαιτείται επανάληψη χειρουργικής επέμβασης.
Αντικατάσταση φακού
Μια απαραίτητη επέμβαση που συνταγογραφείται για θόλωση ή οποιεσδήποτε άλλες εκφυλιστικές διεργασίες στον φακό, για παράδειγμα, καταρράκτη. Η θεραπεία είναι πάντα αναγκαστική, αλλά το εμφύτευμα επιλέγεται μεμονωμένα, ανάλογα με την ηλικία, το φύλο και τη σοβαρότητα των παθολογικών αλλαγών στο μάτι. Η αντικατάσταση φακού συνταγογραφείται στις ακόλουθες περιπτώσεις:
- υψηλοί βαθμοί μυωπίας και υπερμετρωπίας.
- σημαντική μείωση στη διάθλαση.
- αναγεννητικές διεργασίες στο μάτι, απώλεια όρασης που σχετίζεται με την ηλικία.
- αδυναμία αποκατάστασης της όρασης με λέιζερ.
- καταρράκτης;
- την πιθανότητα εμφάνισης γλαυκώματος στο πλαίσιο μιας συστηματικής ή οφθαλμολογικής νόσου.
Η επέμβαση γίνεται πάντα με τοπική αναισθησία. Κατά τη διάρκεια της επέμβασης, ο χειρουργός κάνει μια μικρή τομή με λέιζερ, μετά την οποία ένα ειδικό εργαλείο υγροποιεί τον φακό του ασθενούς και τον αφαιρεί από το μάτι. Μετά από αυτό, εγκαθίσταται το προετοιμασμένο μόσχευμα. Η παρέμβαση δεν διαρκεί περισσότερο από 25 λεπτά. δεν απαιτείται επακόλουθη συρραφή και ανάρρωση σε νοσοκομειακό περιβάλλον.
Η επέμβαση γίνεται στις περισσότερες ιδιωτικές και δημόσιες κλινικές. Οι επιπλοκές μετά τον χειρισμό συνήθως δεν παρατηρούνται, αλλά συχνά συνταγογραφείται επακόλουθη διόρθωση της όρασης με λέιζερ. Σε σπάνιες περιπτώσεις, ο φακός πρέπει να αντικατασταθεί ξανά.
Κερατοπλαστική (αντικατάσταση κερατοειδούς)
Μια από τις πιο σύγχρονες και πολύπλοκες οφθαλμολογικές επεμβάσεις, που συνδέεται με πολλούς κινδύνους και απαιτεί άριστα καταρτισμένο χειρουργό. Απαιτείται για την αποκατάσταση της ανατομικής ακεραιότητας και των φυσιολογικών λειτουργιών του κερατοειδούς. Συνταγογραφείται για τη θεραπεία συγγενών ή επίκτητων ανωμαλιών που προκύπτουν από τραυματισμό ή ασθένεια. Ο υγιής ιστός για μεταμόσχευση λαμβάνεται μόνο από δότες, αλλά η ανάπτυξη τεχνητής αντικατάστασης βρίσκεται σε εξέλιξη σε πολλές χώρες. Η κερατοπλαστική συνιστάται για την επίλυση των παρακάτω προβλημάτων:
- θεραπεία ασθενειών του κερατοειδούς (πληγές, διαταραχές του τόνου).
- μηχανική ή χημική βλάβη.
- γενετικές ανωμαλίες.
Η επέμβαση δεν διαρκεί περισσότερο από 30 λεπτά. Κατά τη διάρκεια της διαδικασίας, ο χειρουργός χρησιμοποιεί ένα λέιζερ ή ένα ειδικό νυστέρι για να αφαιρέσει μέρος του κερατοειδούς χιτώνα του ασθενούς και να εμφυτεύσει ιστό δότη στη θέση του. Τα ράμματα μπορούν να διαρκέσουν έως και ένα χρόνο και μετά επιλέγεται ένας ειδικός φακός για τη μείωση του κινδύνου μόλυνσης. Η περίοδος αποθεραπείας είναι από 4 εβδομάδες, κατά την οποία είναι απαραίτητες οι ενσταλάξεις αντιβιοτικών, αλλά απαιτούνται τακτικές εξετάσεις όλο τον επόμενο χρόνο.
Τα τελευταία χρόνια κατέστη δυνατό να μειωθεί σημαντικά ο κίνδυνος απόρριψης ιστού δότη λόγω της χρήσης ειδικών ενώσεων κατά την επεξεργασία και τη διατήρησή του.
Πήξη με λέιζερ του αμφιβληστροειδούς
Χειρουργική μέθοδος αποκατάστασης ιστού αμφιβληστροειδούς. Η αποτελεσματικότητα της μεθόδου είναι μεγαλύτερη από 70%, και μέσα σε 24 ώρες από την εφαρμογή της μπορείτε να επιστρέψετε στον κανονικό τρόπο ζωής σας. Απαιτούνται παρατηρήσεις από οφθαλμίατρο για ένα χρόνο μετά την επέμβαση.
Σήμερα, η επέμβαση γίνεται με χρήση λέιζερ, που εξαλείφει την ανάγκη για απώλεια αίματος. Πραγματοποιείται με τοπική αναισθησία, η διαδικασία δεν διαρκεί περισσότερο από 20 λεπτά.
Πριν από την έκθεση στο λέιζερ, ενσταλάσσονται σταγόνες για τη διαστολή της κόρης και στη συνέχεια τοποθετείται ένας ειδικός προστατευτικός φακός, μέσω του οποίου η έκθεση γίνεται σε χαμηλές συχνότητες. Λόγω των υψηλών θερμοκρασιών, τα κατεστραμμένα κύτταρα και τα μικρά αιμοφόρα αγγεία κολλάνε μεταξύ τους.
Η διαδικασία πήξης είναι απαραίτητη για οποιαδήποτε βλάβη και παθολογία του αμφιβληστροειδούς, καθώς και για όγκους των ματιών και ασθένειες του αγγειακού συστήματος αυτού του οργάνου. Μετά την επέμβαση, μπορεί να αναπτυχθεί φλεγμονή και θόλωση. Για αρκετά χρόνια μετά τη διόρθωση, δεν πρέπει να ασχολείστε με βαριά σωματική εργασία ή ενεργά αθλήματα.
Σταυροσύνδεση
Μια αποτελεσματική μέθοδος για τη θεραπεία διαφόρων παθήσεων του κερατοειδούς. Πραγματοποιείται για την ενίσχυση των συνδέσμων και άλλων ινών στον ιστό του κερατοειδούς, που είναι απαραίτητο για κερατόκωνο διαφόρων βαθμών ή εκφυλιστικές διεργασίες, δυστροφία.
Η επέμβαση γίνεται με τοπική αναισθησία. Αρχικά, ένα μικρό μέρος του κερατοειδούς κόβεται με μια ειδική συσκευή και η βιταμίνη Β2 ενσταλάσσεται στην ανοιχτή περιοχή. Η επακόλουθη ακτινοβολία καθιστά δυνατή τη σύσφιξη του ιστού περισσότερο από 200%. Πρέπει να φοράτε προστατευτικό φακό επαφής την πρώτη εβδομάδα μετά την επέμβαση και να εξεταστείτε από γιατρό για 6 μήνες. Το αποτέλεσμα της διαδικασίας διαρκεί 10 χρόνια, τότε απαιτείται δεύτερη επέμβαση.
Επιπλοκές παρατηρούνται σε σπάνιες περιπτώσεις. Ο ασθενής μπορεί να παρουσιάσει μειωμένη όραση, φλεγμονή ή θόλωση του κερατοειδούς.
Θεραπεία γλαυκώματος
Η οφθαλμική χειρουργική επέμβαση για διάφορους βαθμούς γλαυκώματος είναι απαραίτητη όταν η φαρμακευτική θεραπεία δεν φέρει το επιθυμητό αποτέλεσμα. Η επέμβαση γίνεται με λέιζερ ή χειρουργικά.
Η μέθοδος λέιζερ θεωρείται η πιο επιτυχημένη. Είναι εντελώς ανώδυνο για τον ασθενή, και πρακτικά δεν υπάρχουν επιπλοκές. Κατά τη διάρκεια της διαδικασίας, δημιουργείται μια τρύπα με μια δέσμη μέσω της οποίας αφαιρείται υγρό από τους ιστούς του ματιού για να ομαλοποιηθεί η πίεση. Χρησιμοποιείται για τη θεραπεία όλων των τύπων γλαυκώματος.
Η χειρουργική επέμβαση είναι λιγότερο αποτελεσματική επειδή υπάρχει κίνδυνος επιπλοκών μετά τη διαδικασία. Τυπικά, αυτή είναι μια μη διεισδυτική εν τω βάθει σκληρεκτομή. Σκοπός της μεθόδου είναι η μείωση της ενδοφθάλμιας πίεσης με ελαφρά λέπτυνση της στιβάδας του κερατοειδούς.
Το αποτέλεσμα μετά από και τους δύο τύπους λειτουργιών μειώνεται με την πάροδο του χρόνου. Κατά μέσο όρο, απαιτείται επανάληψη της επέμβασης μετά από 5-7 χρόνια. Αυτή η περίοδος μπορεί να παραταθεί με τη βοήθεια κατάλληλης φαρμακευτικής θεραπείας.
συμπεράσματα
Σήμερα, οι περισσότερες σύγχρονες οφθαλμολογικές κλινικές εκτελούν μια σειρά από χειρουργικές επεμβάσεις για τη διόρθωση της όρασης. Αυτές είναι ακριβείς μέθοδοι υψηλής τεχνολογίας που μπορούν να χρησιμοποιηθούν για την εξάλειψη σχεδόν οποιουδήποτε ελαττώματος στα μάτια. Η επιλογή της μεθόδου εξαρτάται από διάφορους παράγοντες - ηλικία, ασθένεια, μεμονωμένα δομικά χαρακτηριστικά του οπτικού συστήματος του ασθενούς. Μετά την επέμβαση, το αποτέλεσμα εμφανίζεται σχεδόν αμέσως και εάν ακολουθηθούν όλες οι οδηγίες του γιατρού, η οπτική οξύτητα μπορεί να διατηρηθεί για μεγάλο χρονικό διάστημα.



















